

Limfoma sel B besar resapan (DLBCL), limfoma sel B gred tinggi (HGBL) dan limfoma sel B besar mediastinal primer (PMBCL) bermula daripada sel B termutasi yang mengganda secara tidak terkawal. Ia diklasifikasikan antara jenis limfoma yang agresif.1,2
Walaupun DLBCL, HGBL dan PMBCL semuanya bermula daripada sel B termutasi (oleh yang demikian, ia merupakan limfoma sel B), terdapat perbezaan antara jenis limfoma sel B ini.
Limfoma agresif juga boleh berkembang daripada limfoma indolen (kurang agresif). Untuk kes-kes sebegini, ia dinamakan limfoma terubah. Sebagai contoh, DLBCL yang agresif boleh berkembang daripada limfoma folikular indolen.5 Limfoma folikular biasanya tumbuh dengan perlahan dan berlaku di banyak tapak nodus limfa dalam badan atau di sumsum tulang.3

Di Singapura, limfoma merupakan barah ke-4 paling lazim berlaku dalam golongan lelaki dan barah ke-5 paling lazim berlaku dalam golongan wanita. Dalam tempoh lima tahun dari 2017 hingga 2021, lebih daripada 5,000 kes dilaporkan di Singapura.6
DLBCL merupakan jenis limfoma yang paling lazim berlaku.3,7 Risiko menghidapi penyakit ini meningkat dengan usia, dengan purata usia diagnosis pada pertengahan umur 60-an (namun begitu, golongan yang lebih muda juga boleh menghidapi DLBCL).3 Secara keseluruhannya, golongan lelaki sedikit lebih berkemungkinan untuk menghidapi DLBCL berbanding golongan wanita.8
HGBL terdiri hanya kurang daripada sepuluh peratus daripada semua kes DLBCL.9 PMBCL juga kurang kerap didiagnosis berbanding DLBCL: Ia menyumbang kepada kira-kira 2–4% daripada semua kes limfoma bukan Hodgkin dan biasanya berlaku dalam kalangan wanita yang lebih muda dalam lingkungan usia 30-an atau 40-an.10
Punca-punca limfoma masih belum difahami sepenuhnya. Namun begitu, limfoma berlaku apabila terdapat perubahan dalam DNA sel darah putih tertentu yang dinamakan limfosit. Perubahan ini menyebabkan sel mengganda dengan cepat dan tidak terkawal.11
Walaupun punca sebenarnya tidak diketahui, beberapa faktor boleh meningkatkan risiko limfoma. Ini termasuk:11,12
Ketahui lebih lanjut mengenai perkembangan limfoma di sini.
Nodus limfa yang bengkak di leher, ketiak atau pangkal paha biasanya merupakan simptom-simptom pertama yang diperhatikan. Sesetengah individu juga mungkin dapat memperhatikan ketulan atau pertumbuhan yang tidak hilang atau menjadi lebih besar.12
Bergantung pada kawasan limfoma berkembang, tanda-tanda lain mungkin termasuk:13
Nodus limfa dan limpa yang membesar sering diperhatikan bagi DLBCL.7 Sekiranaya DLBCL merebak ke sumsum tulang, penghasilan darah yang normal boleh terhalang. Ini boleh mengakibatkan kesan-kesan berikut:14
Sesetengah pesakit DLBCL mengalami simptom-simptom tambahan (simptom B) seperti demam, berpeluh malam dan penurunan berat badan yang tidak dapat dijelaskan.8

PMBCL berkembang di mediastinum, iaitu kawasan di tengah dada di belakang tulang dada. Apabila tumor membesar, ia boleh menekan organ berdekatan seperti trakea (saluran pernafasan yang menuju ke paru-paru) atau saluran darah besar.3 Tekanan ini boleh membawa kepada simptom-simptom seperti:3
Sekiranya limfoma seperti DLBCL atau PMBCL disyaki, doktor anda biasanya akan menjalankan pemeriksaan fizikal yang menyeluruh. Mereka akan memeriksa tanda-tanda seperti nodus limfa yang bengkak, ataupun hati atau limpa yang membesar. Oleh kerana limfoma boleh menjejaskan lebih daripada hanya nodus limfa yang terletak di bawah kulit, ujian tambahan mungkin diarahkan.7 Ujian-ujian ini mungkin termasuk:7
Penahapan limfoma adalah penting untuk menganggarkan prognosis (masa depan) pesakit dan membimbing keputusan rawatan.7
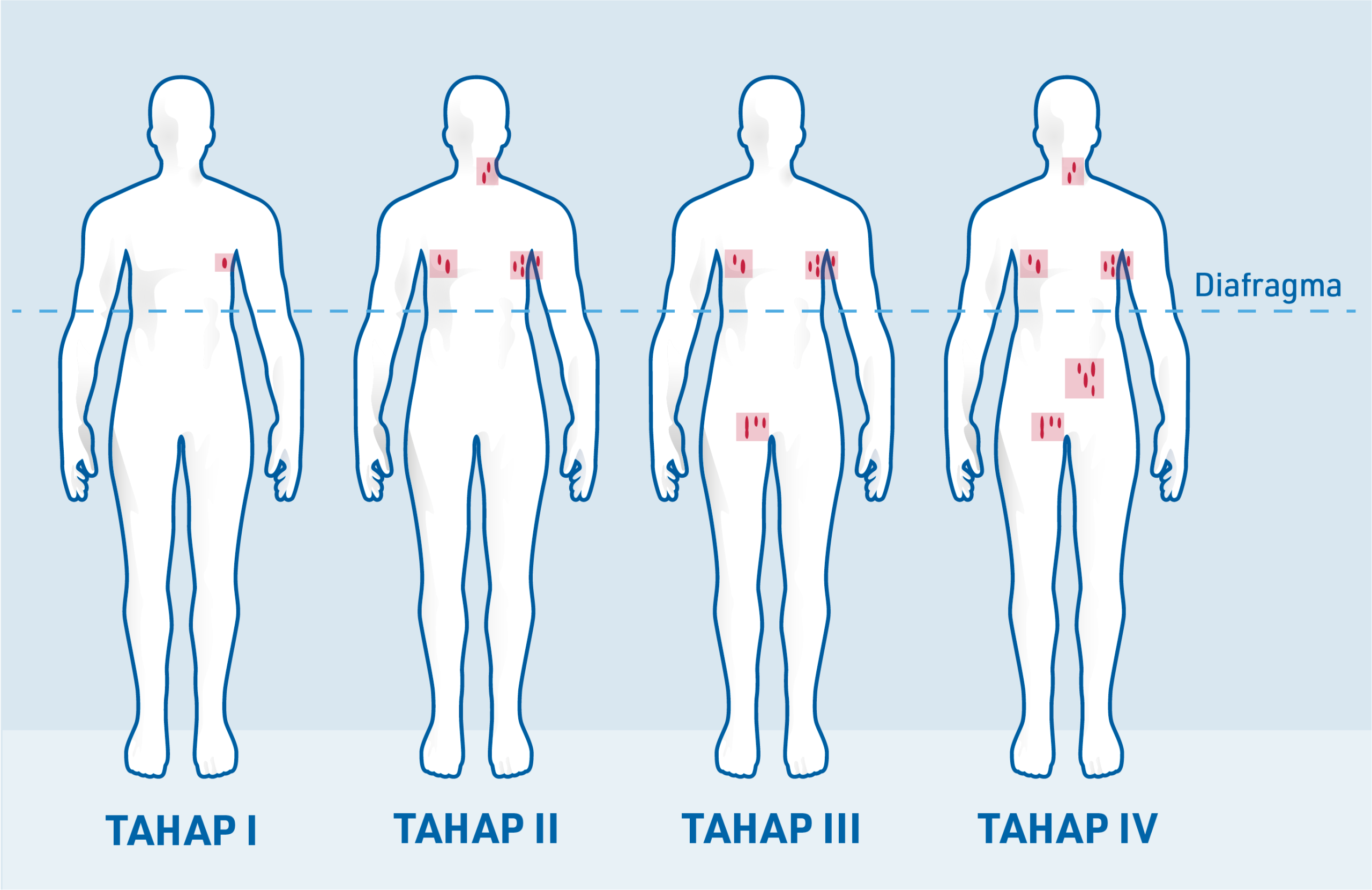
Doktor menggunakan ujian diagnostik, seperti pemeriksaan fizikal, pengimejan dan biopsi, untuk menentukan bahagian badan yang terjejas oleh DLBCL. Berdasarkan keputusan ini, penyakit ini diberi tahap mengikut sistem klasifikasi Ann Arbor yang membantu menggambarkan sejauh mana limfoma telah tersebar dalam badan.7,15
Tahap klasifikasi Ann Arbor boleh diringkaskan seperti berikut:7,15
Tahap I: Penglibatan satu kawasan nodus limfa
Tahap II: Penglibatan dua atau lebih kawasan nodus limfa pada satu belah diafragma yang sama
Tahap III: Penglibatan nodus limfa atau struktur pada kedua-dua belah diafragma
Tahap IV: Penglibatan organ resapan, contohnya sumsum tulang dan/atau hati
Selain klasifikasi Ann Arbor, faktor-faktor lain boleh mempengaruhi respons pesakit terhadap rawatan. Faktor-faktor ini membantu memberi gambaran yang lebih jelas tentang prognosis pesakit (ramalan tentang penyembuhan sesuatu penyakit).15
Indeks Prognostik Antarabangsa (IPI) merupakan alat yang digunakan untuk menganggarkan peluang pemulihan pesakit atau sejauh mana kemungkinan mereka menunjukkan respons terhadap terapi standard. Faktor-faktor risiko berikut dipertimbangkan:15
Bergantung pada bilangan faktor risiko pesakit, tahap risiko mereka diklasifikasikan sebagai rendah, rendah-perantaraan, tinggi-perantaraan atau tinggi.15
Mereka yang didiagnosis dengan limfoma, termasuk DLBCL, seharusnya menerima penjagaan daripada pakar hematologi dan onkologi. Pakar-pakar ini berkhidmat di jabatan khusus dalam hospital, klinik atau amalan khusus.7,16
Pelan rawatan bergantung pada tahap limfoma. Sekiranya rawatan dimulakan pada tahap awal, kira-kira 65% pesakit masih hidup 5 tahun selepas diagnosis.12 Memandangkan DLBCL merupakan jenis limfoma yang agresif dan berkembang dengan cepat, rawatan seharusnya dimulakan secepat mungkin selepas diagnosis.12,13

Rawatan standard untuk DLBCL ialah kemoimunoterapi. Individu yang lebih tua atau kurang cergas mungkin diberi kombinasi rawatan yang kurang intensif, contohnya mengabaikan ubat-ubat tertentu daripada rejimen rawatan atau dos ubat yang lebih rendah.13
Rawatan PMBCL biasanya berdasarkan DLBCL dalam terapi peringkat pertama.17
Rawatan untuk HGBL adalah berbeza bergantung pada penyusunan semula genetik (bahagian gen yang bertukar tempat dalam kromosom) tertentu yang berlaku. Apabila anda didiagnosis, doktor anda akan menjalankan beberapa ujian untuk menentukan jenis HGBL yang anda hidapi. Berdasarkan ujian-ujian ini, doktor anda mungkin mengesyorkan jenis kemoimunoterapi, radiasi atau percubaan klinikal yang berbeza.18
Rawatan relaps (penyakit datang kembali) atau refraktori (tahan terhadap rawatan awal) DLBCL, PMBCL atau HGBL bergantung pada faktor-faktor seperti umur pesakit, kesihatan keseluruhan dan tempoh masa relaps.8,18
Bagi pesakit yang mengalami relaps yang lewat (lebih daripada 12 bulan selepas terapi awal), rawatan biasanya melibatkan:8,18
Bagi pesakit yang mengalami relaps (penyakit datang kembali) yang lebih awal (kurang daripada 12 bulan selepas terapi awal), terapi sel T CAR atau penyertaan dalam percubaan klinikal sering dinasihatkan18
Kedua-dua terapi sel T CAR dan pemindahan sel stem autologus bertujuan untuk menyembuhkan penyakit. Namun begitu, ini bukan benar bagi semua pesakit.18
Bagi pesakit yang bukan merupakan calon untuk pemindahan sel stem, pilihan rawatan lain termasuk:8,18
Sekiranya anda mengalami PMBCL relaps atau refraktori, doktor anda juga mungkin menawarkan imunoterapi dan bukannya terapi sel T CAR atau pemindahan sel stem sebagai rawatan18
Selepas rawatan tamat, doktor akan menjalankan pemeriksaan akhir untuk memeriksa sejauh mana pesakit telah menunjukkan respons terhadap terapi.17 Sekiranya tumor tidak lagi dapat dikesan dengan pengimejan, pesakit mungkin dianggap reda sepenuhnya. Pada ketika ini, program susulan akan bermula.17
Penjagaan susulan selepas rawatan limfoma adalah penting atas beberapa sebab. Ia bertujuan untuk:17
Semasa pemeriksaan susulan, penyedia penjagaan kesihatan akan memberi tumpuan kepada:17

Mengkaji sejarah perubatan anda dan menjalankan pemeriksaan fizikal

Menjalankan ujian makmal untuk memeriksa sebarang keabnormalan
Mengesyorkan prosedur pengimejan selanjutnya, seperti ultrasound atau X-ray, jika perlu, berdasarkan keadaan khusus anda
Mengekalkan jadual susulan tetap adalah penting untuk memantau kesihatan anda. Jadual susulan yang biasa adalah seperti berikut:17
Sila pastikan anda berbincang dengan doktor anda berkenaan jadual susulan kerana kekerapan pemantauan mungkin berbeza.
References: