
Limfoma sel mantel (MCL) merupakan sejenis limfoma bukan Hodgkin yang bermula dalam sel B, sejenis limfosit yang memainkan peranan penting dalam melawan jangkitan. Dalam MCL, sel B mengganda secara tidak terkawal dalam nodus limfa. Lama-kelamaan, sel B barah boleh tersebar ke bahagian badan lain melalui sistem limfa.1,2
MCL mendapat namanya daripada zon mantel nodus limfa di mana sel B yang abnormal biasanya berkembang. MCL berlaku apabila sel B ini bermutasi dan mula bertumbuh di luar kawalan dan membentuk sel barah.3,4

MCL menyumbang kepada kira-kira 5–7% daripada semua kes limfoma. Oleh itu, ia merupakan bentuk barah yang jarang berlaku.3 Golongan lelaki lebih berkemungkinan menghidapi penyakit ini berbanding golongan wanita.4 MCL biasanya didiagnosis dalam kalangan individu umur pertengahan atau lebih tua. Ia sangat jarang berlaku dalam kalangan orang muda.4
Walaupun punca sebenar MCL tidak difahami sepenuhnya, kebanyakan kes melibatkan mutasi genetik tertentu yang dinamakan translokasi kromosom.3,4
Dalam MCL, satu kromosom 11 dan kromosom 14 terputus dan bertukar tempat – ini dinamakan translokasi. Perubahan genetik ini membawa kepada pengeluaran protein berlebihan yang dinamakan cyclin D1. Ini menyebabkan pertumbuhan sel B yang tidak terkawal. Pertumbuhan yang tidak terkawal ini merupakan faktor utama dalam perkembangan MCL.3
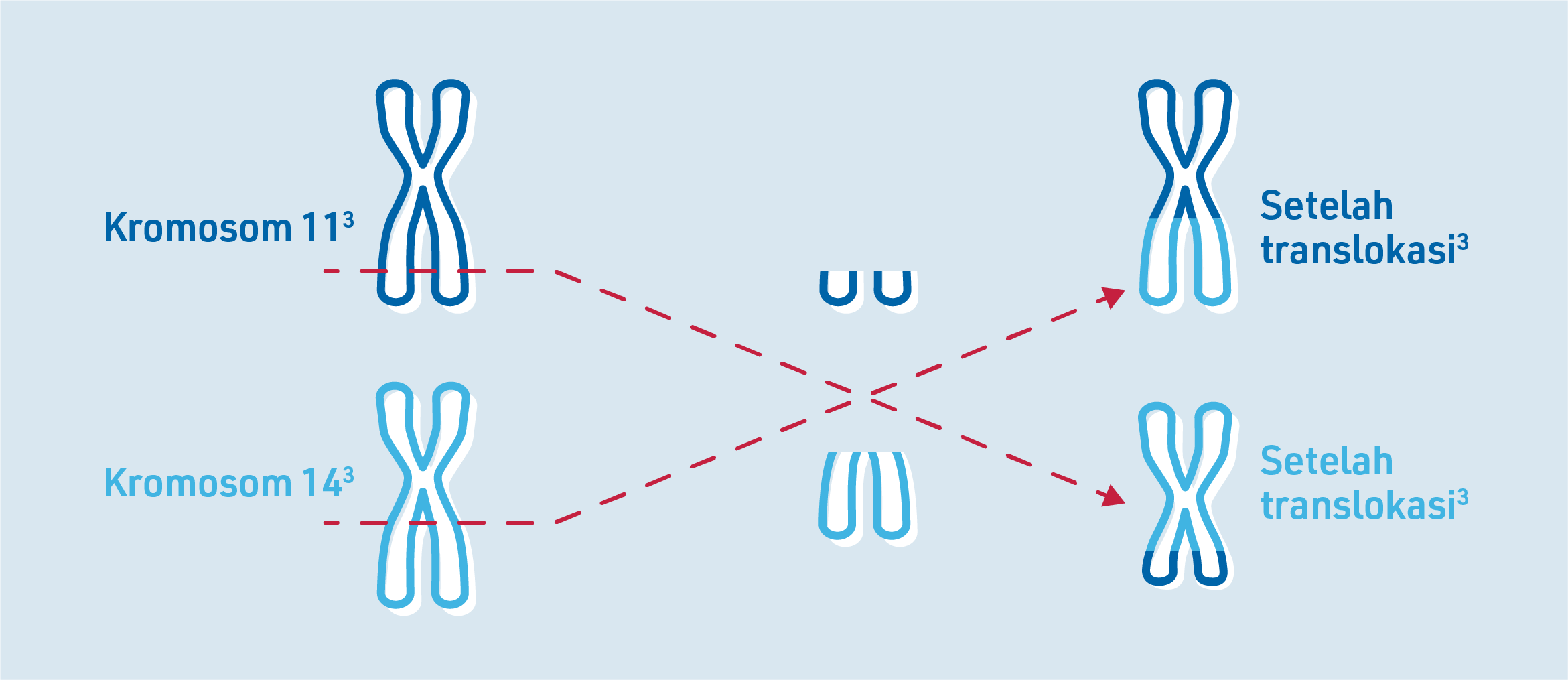
Kromosom ialah struktur dalam sel manusia yang menyimpan maklumat genetik. Ia terdiri daripada DNA dan mengandungi gen yang bertanggungjawab untuk meneruskan ciri-ciri yang diwarisi. Sel manusia yang sihat biasanya mempunyai 46 kromosom – 23 pasangan dengan setiap kromosom muncul dua kali. Kromosom ini diberi nombor dari 1 hingga 23.3,5
Sekiranya MCL disyaki, doktor mungkin menjalankan ujian untuk melihat sama ada translokasi telah berlaku antara kromosom 11 dan 14, atau sama ada terdapat peningkatan paras protein cyclin D1. Pengenalpastian translokasi adalah penting untuk membezakan MCL daripada jenis limfoma yang lain. Selain translokasi ini, mutasi genetik lain juga mungkin memainkan peranan dalam perkembangan MCL.3
Terdapat pelbagai faktor yang boleh menyumbang kepada perkembangan MCL, termasuk:3
MCL dikaitkan dengan pelbagai simptom yang selalunya boleh disalah anggap sebagai penyakit fizikal biasa.1 Simptom MCL yang paling lazim ialah nodus limfa membengkak tanpa rasa sakit yang mungkin terjadi di beberapa bahagian badan.3,4
Selain itu, sekiranya sel barah tersebar ke sumsum tulang, ia boleh mengganggu pembentukan darah yang membawa kepada:4
MCL juga boleh merebak di luar sistem limfa dan simptom-simptom yang terhasil bergantung pada bahagian badan yang terjejas.4
Sesetengah orang juga mungkin mengalami beberapa simptom am yang dikenali sebagai simptom B:3
Diagnosis dan penahapan
Sekiranya MCL disyaki, doktor akan:1

Ujian-ujian ini bukan sahaja membantu mengesahkan kehadiran MCL, tetapi juga menentukan sejauh mana penyakit telah tersebar dalam badan.1,3
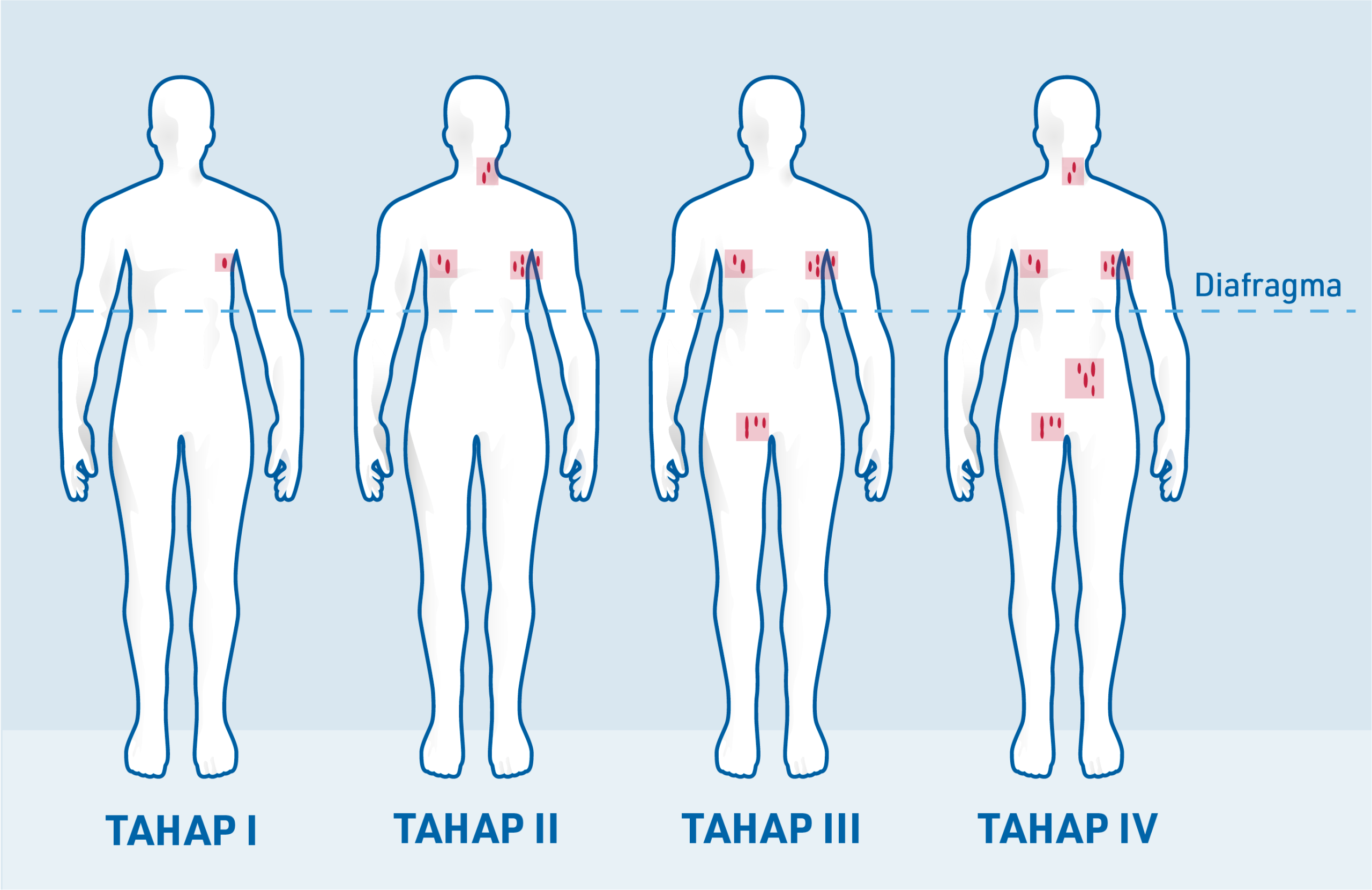
Klasifikasi Ann Arbor membahagikan MCL kepada tahap-tahap yang berbeza dengan memerihalkan kawasan di mana sel barah ditemukan dalam badan:3
Tahap I: Penglibatan satu kawasan nodus limfa
Tahap II: Penglibatan beberapa kawasan nodus limfa di satu belah diafragma
Tahap III: Penglibatan kawasan nodus limfa di kedua-dua belah diafragma
Tahap IV: Penglibatan organ resapan, contohnya sumsum tulang dan/atau hati
Selain tahap penyakit, sesetengah faktor risiko boleh membantu menganggarkan prognosis pesakit dan membimbing keputusan rawatan. Salah satu ukuran penting ialah kadar pertumbuhan tumor yang ditentukan oleh penanda Ki-67. Ia menunjukkan betapa cepat limfoma berkembang6
Doktor juga mengira Indeks Prognostik Limfoma Sel Mantel (MCPI) yang membantu menganggarkan kemungkinan MCL relaps (penyakit datang kembali) selepas rawatan.4
Faktor risiko berikut dipertimbangkan semasa menentukan MCPI:4
Rawatan untuk MCL seharusnya diuruskan oleh pakar hematologi dan onkologi yang berpengalaman.3 Terapi yang optimum bergantung pada beberapa faktor, termasuk:3
Strategi perhati dan tunggu: Sekiranya MCL didiagnosis pada tahap awal dan berkembang dengan perlahan, pendekatan perhati dan tunggu mungkin disyorkan. Strategi ini melibatkan pemantauan rapi penyakit tanpa memulakan rawatan dengan segera. Rawatan hanya dimulakan sekiranya limfoma merebak atau simptom-simptom bertambah teruk.3,4
Pilihan rawatan yang lazim: Rawatan yang paling biasa untuk MCL ialah kemoimunoterapi, gabungan kemoterapi dan imunoterapi, yang direka untuk menyasarkan sel-sel barah.1,3 Bagi sesetengah kes, rawatan lain mungkin dipertimbangkan, termasuk:1,3,4
Matlamat rawatan
Matlamat rawatan MCL adalah untuk mencapai keredaan yang bermaksud tiada tanda atau simptom barah.3
Rawatan untuk MCL bergantung pada tahap penyakit pada masa diagnosis.
Pesakit di tahap I dan II boleh dirawat pada mulanya dengan kemoimunoterapi dengan gabungan radioterapi ke tapak yang terjejas3
Bagi kebanyakan pesakit, MCL hanya dikesan pada tahap lanjutan dan berkembang dengan cepat.3 Bergantung pada umur pesakit dan keadaan fizikal am, doktor mungkin menggunakan ubat atau gabungan ubat yang berbeza. Pesakit yang lebih muda dan lebih cergas boleh diberikan kemoimunoterapi, terutamanya kemoterapi dos tinggi, diikuti dengan pemindahan sel stem autologus (autologus bermaksud pemindahan sel atau tisu badan sendiri)3
Selepas penyakit datang kembali (relaps), pesakit boleh dirawat semula dengan kemoimunoterapi. Ubat khusus yang digunakan bergantung pada ubat yang diterima oleh pesakit semasa rawatan pusingan pertama mereka. Pendekatan ini menggabungkan kemoterapi dengan imunoterapi untuk menyasarkan sel-sel barah.3,4
Bagi pesakit yang sihat secara fizikal dan telah pun menjalani pemindahan sel stem autologus (menggunakan sel stem mereka sendiri), pemindahan sel stem alogenik (menggunakan sel stem daripada penderma) mungkin merupakan satu pilihan. Dalam prosedur ini, sel stem sihat daripada penderma yang serasi digunakan untuk menggantikan sel-sel pesakit yang rosak.4
Terapi sasaran merupakan salah satu pilihan rawatan yang paling biasa untuk MCL relaps atau refraktori. Terapi ini memfokuskan kepada protein atau laluan tertentu yang membantu sel-sel barah bertumbuh dan bertahan secara mengganggu fungsinya.3,4
Terapi sel T CAR merupakan rawatan inovatif di mana sel T pesakit sendiri diubah suai secara genetik untuk mengenal pasti dan menyerang sel barah. Sel-sel yang diubah suai ini mempunyai reseptor antigen chimeric (CAR) pada permukaannya. Ini membolehkannya mengenal pasti dan membunuh sel-sel barah sebagai ancaman kepada badan.4,7
References: