
U lympho nang (FL) là loại bệnh của hệ bạch huyết và là một loại u lympho không Hodgkin. Bệnh này phát triển từ các tế bào lympho B tăng sinh không kiểm soát được, chủ yếu ở các hạch bạch huyết và tủy xương.1,2
FL là một loại u lympho phát triển chậm (tiến triển chậm). Đôi khi, FL có thể chuyển thành loại u lympho phát triển nhanh (tiến triển nhanh).1,2

FL chiếm khoảng 30% trong tổng số các loại u lympho.2 Tỷ lệ mắc FL thay đổi tùy theo quốc gia; Ở các nước phương Tây, đây là loại u lympho không Hodgkin phổ biến thứ 2, nhưng ở châu Á, tỷ lệ mắc bệnh trong lịch sử thấp ở mức khoảng 5–10%. Tuy nhiên, gần đây, tỷ lệ mắc bệnh đã tăng lên và hiện được cho là loại u lympho tế bào B cấp độ thấp phổ biến thứ 2 ở các nước châu Á.3,4
Nguyên nhân chính xác của FL vẫn chưa được biết. Mặc dù các tế bào khối u trong FL biểu hiện những thay đổi về mặt di truyền, nhưng vẫn chưa rõ nguyên nhân gây ra những thay đổi này.1
Một biến đổi di truyền phổ biến ở FL là sự chuyển đoạn nhiễm sắc thể được gọi là t(14;18). Điều này xảy ra khi các phần của nhiễm sắc thể 14 và nhiễm sắc thể 18 bị đứt ra và đổi chỗ cho nhau.2 Sự chuyển vị này khiến các tế bào B ung thư nhân lên và phát triển không kiểm soát được.5
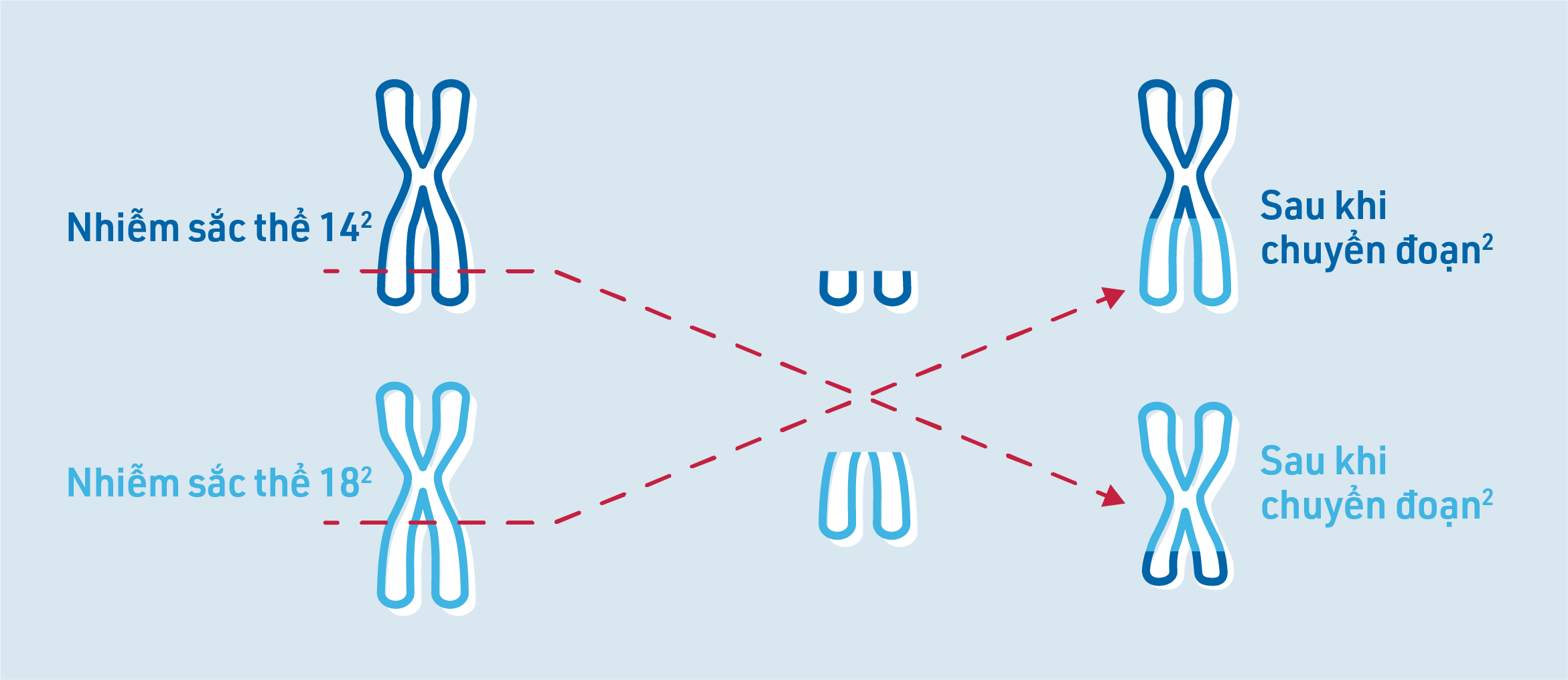

Nhiễm sắc thể là cấu trúc trong tế bào người lưu trữ thông tin di truyền. Chúng bao gồm DNA và chứa các gen mà qua đó một số đặc điểm nhất định được di truyền. Trong tế bào người khỏe mạnh thường có tổng cộng 46 nhiễm sắc thể. Mỗi nhiễm sắc thể xuất hiện hai lần. Nhiễm sắc thể người được đánh số từ 1 đến 23.6
Một số nghiên cứu đã chỉ ra rằng có một số yếu tố làm tăng nguy cơ phát triển FL. Bao gồm:7,8
Ngoài ra, nếu u lympho ảnh hưởng đến tủy xương, bệnh này có thể dẫn đến:1

Khoảng một trong năm bệnh nhân mắc FL mắc phải các triệu chứng B:1,2
Nếu nghi ngờ mắc FL, một loạt các xét nghiệm sẽ được thực hiện, bao gồm:1,2,9
WHO phân loại FL thành các cấp độ khác nhau dựa trên độ trưởng thành và hình dạng của các tế bào u lympho, đặc biệt tập trung vào số lượng tế bào lớn (gọi là trung tâm nguyên bào) có thể nhìn thấy dưới kính hiển vi. Quá trình này được gọi là phân loại.1,2 Các cấp độ của FL là:2
FL với cấp độ 1, 2 hoặc 3A được coi là u lympho phát triển chậm, trong khi FL với cấp độ 3B được phân loại là u lympho tiến triển nhanh (phát triển nhanh).1
Cách điều trị bệnh nhân FL phụ thuộc vào mức độ lan rộng của bệnh theo phân loại Ann Arbor. Có bốn giai đoạn:2,5,10
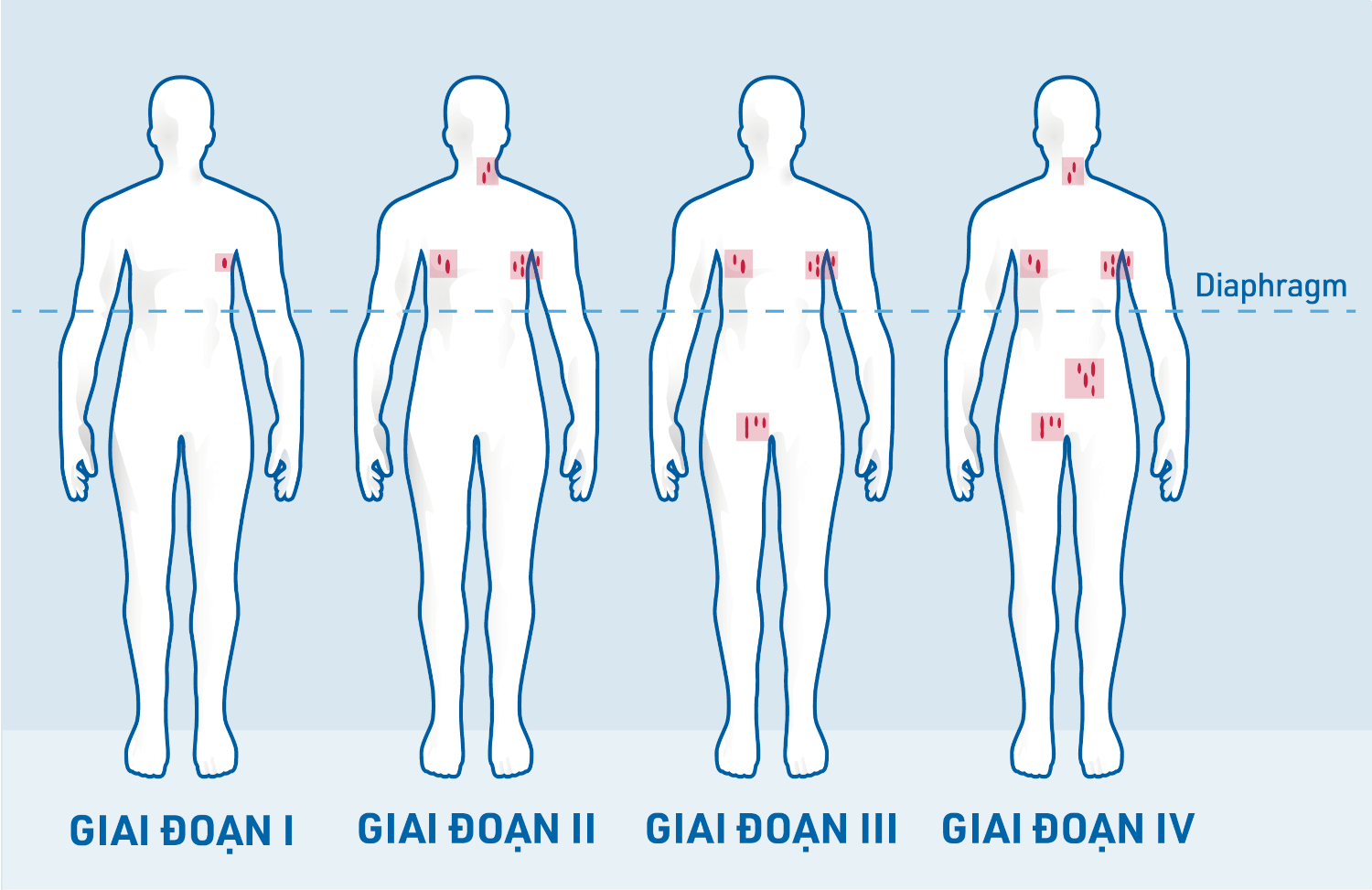
Khi chỉ định một giai đoạn, sự có mặt hoặc không có các triệu chứng B (sốt, sụt cân hoặc đổ mồ hôi đêm) cũng được ghi nhận. Nếu bệnh nhân không có triệu chứng B, giai đoạn được đánh dấu là “A”. Nếu có triệu chứng B, giai đoạn được đánh dấu là “B”.9
Nếu u lympho đã lan đến các cơ quan hoặc mô bên ngoài hạch bạch huyết, điều này được chỉ định bằng chữ “E” (viết tắt của extranodal, nghĩa là bên ngoài hạch bạch huyết).10
Chỉ Số Tiên Lượng Quốc Tế về U Lympho Nang (Follicular Lymphoma International Prognostic Index, FLIPI) có thể giúp bác sĩ ước tính diễn biến có thể xảy ra của bệnh. Để làm được điều này, bác sĩ xem xét các yếu tố nguy cơ sau:2,10
Mỗi yếu tố nguy cơ này được cho một điểm. Càng có nhiều yếu tố nguy cơ này thì tiên lượng càng kém.2,10
Có nhiều phương pháp điều trị khác nhau để điều trị FL, chẳng hạn như xạ trị, liệu pháp hóa miễn dịch, liệu pháp nhắm mục tiêu, cấy ghép tế bào gốc hoặc liệu pháp tế bào T CAR.9 Việc lựa chọn liệu pháp phụ thuộc vào các yếu tố như giai đoạn bệnh theo phân loại Ann Arbor và tình trạng chung của bệnh nhân.1
Đối với một số bệnh nhân, bác sĩ có thể đề nghị áp dụng chiến lược “theo dõi và chờ đợi” trong đó bệnh được theo dõi chặt chẽ trước khi bắt đầu điều trị. Phương pháp này thường được sử dụng cho những bệnh nhân mắc FL phát triển chậm và không gặp phải các triệu chứng đáng kể.1
Việc điều trị FL phụ thuộc vào mức độ của bệnh khi chẩn đoán được đưa ra.1
Ở giai đoạn I và II theo phân loại Ann Arbor, bệnh nhân có thể được điều trị bằng xạ trị đơn thuần. Nếu xạ trị không phù hợp, có thể khuyến cáo một liệu trình miễn dịch ngắn.1,9
Đối với những bệnh nhân được chẩn đoán mắc FL giai đoạn tiến triển (giai đoạn III và IV), mục tiêu điều trị là:1,2
Phương pháp điều trị phụ thuộc vào các triệu chứng của bệnh nhân và gánh nặng khối u:1,9
Không có triệu chứng, gánh nặng khối u thấp: Ở giai đoạn III và IV, nếu bệnh nhân không có triệu chứng và khối u nhẹ, có thể áp dụng phương pháp theo dõi và chờ đợi. Phương pháp này phù hợp vì FL thường tiến triển chậm (cấp độ thấp). Nghiên cứu đã chỉ ra rằng theo dõi và chờ đợi không ảnh hưởng tiêu cực đến khả năng sống sót của bệnh nhân không có triệu chứng.1,11

Các triệu chứng và/hoặc gánh nặng khối u cao: Nếu bệnh nhân có các triệu chứng (như thiếu máu, sốt hoặc sụt cân) và/hoặc gánh nặng khối u cao, nên bắt đầu điều trị. Liệu pháp được khuyến cáo là liệu pháp hóa miễn dịch, kết hợp hóa trị với liệu pháp miễn dịch như rituximab hoặc obinutuzumab. Sau đó, liệu pháp duy trì bằng liệu pháp miễn dịch có thể được khuyến cáo trong 2 năm để kéo dài thời gian thuyên giảm11,12
Gánh nặng khối u là thước đo lượng tế bào ung thư trong cơ thể. Ở bệnh nhân FL, gánh nặng khối u cao có thể được chỉ ra bởi một số yếu tố, bao gồm sự hiện diện của các hạch bạch huyết to có đường kính trên 7 cm.11
FL giai đoạn III và IV thường không thể chữa khỏi và thường tái phát vào một thời điểm nào đó. Nếu tái phát, sẽ tiến hành sinh thiết lần nữa để kiểm tra xem FL đã chuyển thành loại u lympho tiến triển nhanh hơn chưa.1
Việc lựa chọn phương pháp điều trị cho FL tái phát hoặc kháng trị phụ thuộc vào nhiều yếu tố bao gồm loại liệu pháp trước đó và liệu pháp duy trì cũng như tốc độ FL tái phát.1
Nếu quý vị chưa từng điều trị bằng liệu pháp hóa miễn dịch trước đây hoặc quý vị đã thuyên giảm trong thời gian dài, quý vị thường có thể được điều trị bằng liệu pháp hóa miễn dịch một lần nữa. Nếu quý vị không đáp ứng hoặc quý vị tái phát nhanh chóng, kháng thể có thể được thay đổi.1,12
Nếu tái phát xảy ra trong vòng chưa đầy 2–3 năm sau khi bắt đầu liệu pháp hóa miễn dịch, có thể cân nhắc hóa trị liều cao tiếp theo là cấy ghép tế bào gốc tự thân.13 Trong loại cấy ghép này, các tế bào gốc của chính bệnh nhân được thu thập, xử lý và đưa trở lại cơ thể bệnh nhân.14
Đối với những bệnh nhân FL trẻ hơn, khỏe mạnh hơn bị tái phát sau khi cấy ghép tế bào gốc tự thân và/hoặc không đáp ứng với hóa trị liệu, có thể cân nhắc cấy ghép tế bào gốc đồng loại.13 Trong cấy ghép tế bào gốc đồng loại, tế bào gốc đến từ người cho tế bào.14
Liệu pháp tế bào T CAR là một phương pháp điều trị tiên tiến sử dụng tế bào T biến đổi gen của chính bệnh nhân để nhắm mục tiêu và tiêu diệt tế bào ung thư. Các tế bào T được biến đổi để biểu hiện thụ thể kháng nguyên dạng khảm (CAR) trên bề mặt, cho phép tế bào nhận ra tế bào ung thư là mối đe dọa và tấn công chúng.9,11
Các nhà nghiên cứu đã phát triển nhiều loại thuốc mới để điều trị bệnh u lympho. Một số phương pháp điều trị mới này đã cho thấy kết quả khả quan trong các nghiên cứu về bệnh nhân FL.1 Bác sĩ chuyên khoa huyết học/ung thư sẽ thảo luận với bệnh nhân về tính phù hợp của các phương pháp điều trị mới này.
Sau khi hoàn tất quá trình điều trị FL, bệnh nhân thường tham gia chương trình theo dõi có cấu trúc. Trong 2 năm đầu, bệnh nhân thường được kiểm tra sức khỏe định kỳ 3 đến 6 tháng một lần để theo dõi sức khỏe và phát hiện bất kỳ dấu hiệu tái phát nào.1,13
Vì bệnh nhân FL thường chỉ thuyên giảm trong một khoảng thời gian giới hạn, nên việc khám theo dõi thường xuyên là rất quan trọng để phát hiện bất kỳ dấu hiệu tái phát nào.1 Nếu bệnh tái phát, việc phát hiện sớm giúp bắt đầu điều trị nhanh chóng. Chăm sóc theo dõi cũng giúp bác sĩ theo dõi bất kỳ tác dụng muộn nào của việc điều trị, chẳng hạn như các vấn đề về tim hoặc sự phát triển của khối u thứ phát.1
Các lần khám theo dõi thường bao gồm:

Tiền sử bệnh và khám sức khỏe: Bác sĩ sẽ hỏi những câu hỏi chi tiết về tình trạng sức khỏe hiện tại của bệnh nhân và bất kỳ triệu chứng nào. Một cuộc kiểm tra sức khỏe toàn diện cũng sẽ được thực hiện13

Xét nghiệm máu: Các mẫu máu được lấy để đánh giá mức độ của các tế bào máu khác nhau và các dấu hiệu máu quan trọng khác được phân tích13
Các xét nghiệm bổ sung: Tùy thuộc vào tình hình, các xét nghiệm bổ sung như chụp CT hoặc PET có thể được khuyến nghị để theo dõi các dấu hiệu tái phát hoặc các vấn đề sức khỏe khác13
References: